آرتریت سپتیک یک نوع جدی از عفونت مفصلی بوده که باید بلافاصله تحت درمان قرار بگیرد و در واقع یک اورژانس اورتوپدی است. این عفونت در صورت درمان به موقع به طور کامل بهبود پیدا می کند؛ اما در شرایطی که درمان صورت نگیرد می تواند با گذشت زمان وخیم تر شود.
آرتریت سپتیک چیست؟
آرتریت سپتیک یک عفونت در مایع مفصلی و بافت مفصل می باشد. این عفونت در کودکان بیشتر از بزرگسالان دیده می شود. در آرتریت سپتیک عفونت معمولاً از جریان خون به مفصل می رسد. در برخی از موارد، مفاصل ممکن است بر اثر یک تزریق داخل مفصلی، جراحی یا جراحت دچار عفونت شده باشند.
علائم آرتریت سپتیک
رایج ترین مفاصلی که تحت تأثیر آرتریت سپتیک قرار می گیرند مفاصل زانو، هیپ، شانه، آرنج، مچ و انگشتان دست می باشد. معمولاً تنها یک مفصل دچار عفونت می شود. علائم در اغلب اوقات در افراد مختلف متفاوت است؛ اما علائم رایج این بیماری ممکن است شامل موارد زیر باشد:
- تب
- درد مفصلی
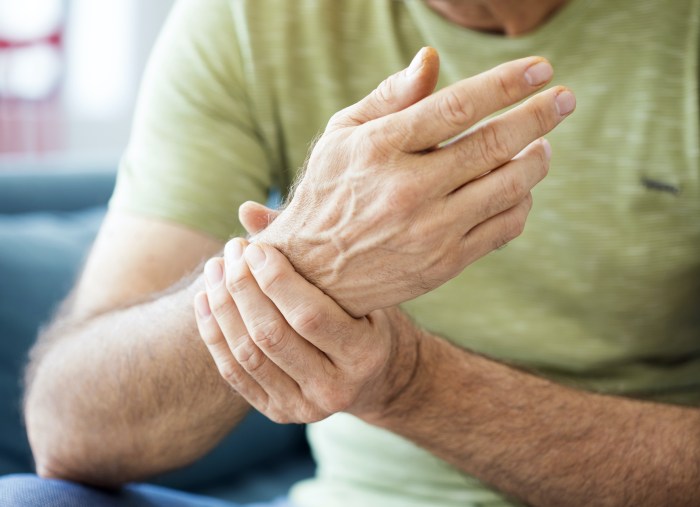
- التهاب مفصلی
انتی بیوتیک برای عفونت مفصل یا آرتریت سپتیک
این کار باعث درمان سریع تر عفونت نسبت به روش مصرف خوراکی آنتی بیوتیک می شود. بیشتر بیماران در 48 ساعت اولیه ی شروع درمان با آنتی بیوتیک احساس بهبودی را تجربه می کنند. پزشک ممکن است برای درمان از آنتی بیوتیک های خوراکی نیز استفاده کند. آنتی بیوتیک های خوراکی در درمان آرتریت سپتیک باید در دوره های درمانی 6 تا 8 هفته ای مصرف شوند.
برای درمان کامل عفونت، حتماً باید دروه ی درمان و مصرف آنتی بیوتیک را کامل کنید (حتی در صورت بهبودی زودهنگام علائم). در صورتی که علت عفونت شما قارچی باشد، پزشک به جای آنتی بیوتیک برای شما داروهای ضد قارچ تجویز خواهد کرد. عفونت های آرتریت سپتیک ویروسی نیازی به درمان دارویی ندارند.
علائم آرتریت سپتیک در کودکان
علائم آرتریت سپتیک می تواند در کودکان به صورت های مختلفی بروز پیدا کند. اما به طور کلی، این بیماری به سرعت خود را نشان می دهد و علائم آن شامل موارد زیر است:
- درد مفصل؛ کودک هنگام حرکت دادن مفصل یا در حین معاینه آن احساس درد می کند
- حساسیت به لمس در ناحیه اطراف مفصل
- داغ شدن، تورم و قرمزی مفصل
- محدودیت حرکت و کاهش استفاده از مفصل
- تب بالای 38 درجه سانتی گراد
در نوزادان و خردسالان ممکن است علائم واضحی جز تب و بی قراری مشاهده نشود. در این سنین، مفصل ران بیشتر درگیر می شود و علائم آن می تواند شامل تورم در باسن یا ران، عدم توانایی در تکان دادن لگن (به خصوص هنگام تعویض پوشک) و قرار گرفتن پای کودکان در وضعیتی غیرعادی باشد.
ذکر این نکته ضروری است که درد و کاهش حرکت مفصل ران از نشانه های بیماری شایع دیگری به نام سینوویت گذرا (یا لگن تحریک پذیر) نیز محسوب می شوند. همچنین، استئومیلیت بیماری ای با علائمی مشابه آرتریت سپتیک است که بر استخوان ها تأثیر می گذارد.
چه زمانی باید به پزشک مراجعه کرد؟
در صورت مشاهده هرگونه علائم آرتریت سپتیک در فرزند خود، فوراً او را به نزدیک ترین اورژانس برسانید. پزشک با معاینه مفصل، بررسی علائم و سابقه اخیر کودک (مانند آسیب دیدن ناحیه مفصل یا ابتلا به عفونت های دیگر) به تشخیص بیماری می پردازد. معمولاً انجام آزمایش هایی مانند تصویربرداری رادیولوژی (اشعه ایکس)، سونوگرافی یا آزمایش خون نیز برای تشخیص لازم است.
اگر فرزندتان به تازگی دچار آسیب شده و علائم آرتریت سپتیک را در ناحیه آسیب دیده نشان می دهد، به همان بیمارستانی که تحت درمان بوده مراجعه کنید.
درمان آرتریت سپتیک در کودکان
مراحل درمان آرتریت سپتیک کودکان شامل بستری در بیمارستان و به شرح زیر است:
- آنتی بیوتیک داخل وریدی: آنتی بیوتیک ها را به ورید کودک به صورت IV تزریق می کنند. در موارد نادری که علت عفونت قارچی باشد، داروهای متفاوتی تجویز می شود.
- داروهای مسکن؛ برای تسکین درد کودک
- عمل شست و شوی مفصل: معمولاً برای پاکسازی عفونت از مفصل، یک عمل جراحی انجام می شود که طی آن مفصل را شست و شو می دهند. این عمل تحت بیهوشی عمومی (هنگامی که کودک خواب است) انجام شده و ممکن است بیش از یک بار نیاز به تکرار داشته باشد.
- بی حرکت کردن مفصل: برای جلوگیری از حرکت مفصل ممکن است از گچ، تراکشن یا آتل استفاده شود.
- آزمایش و چکاپ مستمر: در طول بستری، به منظور بررسی روند بهبود و رفع عفونت به طور مرتب آزمایش خون و کنترل تب کودک انجام می شود.
مدت زمان بستری چقدر است؟
مدت زمان بهبودی در هر کودک متفاوت است که نمی توان عدد دقیق آن را پیشبینی کرد. با این حال، معمولاً پس از اینکه دمای بدن کودک به مدت 24 ساعت طبیعی باشد، امکان ترخیص وجود دارد.
مراقبت در خانه
فراموش نکنید که مصرف تمام دوزهای آنتی بیوتیک خوراکی تجویز شده برای کودک از اهمیت بسیاری برخوردار است. این کار به بهبودی کامل عفونت و جلوگیری از عود مجدد آن کمک می کند. کامل کردن دوره مصرف آنتی بیوتیک امری ضروری محسوب می شود.
علاوه بر این، به هرگونه افزایش دما یا بروز مجدد هر یک از علائم ذکرشده در فرزندتان توجه کنید. در صورت مشاهده هر کدام از آنها، به بخش اورژانس بیمارستان مراجعه کرده یا با پزشک معالج کودک خود تماس بگیرید.
جلسات پیگیری
بعد از ترخیص از بیمارستان، جلسات تکمیلی برای کودک شما تنظیم خواهد شد. این جلسات برای اطمینان از عدم وجود آسیب در مفصل برنامه ریزی می شوند و حضور در آنها حتی زمانی که حال کودک خوب به نظر می رسد نیز ضروری است. همچنین ممکن است قبل از مراجعه لازم باشد آزمایش خون انجام دهید.
نکات کلیدی
- آرتریت سپتیک، عفونت باکتریایی در مفصل است که باعث تورم و درد می شود. در موارد نادر عامل این عفونت، قارچی است.
- علائم این بیماری می تواند بسیار متفاوت از هم باشد. اگر کودک شما به طور ناگهانی دچار تب شده و از به کار بردن یکی از اندام های حرکتی خود امتناع می کند، بایستی به اورژانس مراجعه کنید.
- درمان آن اغلب شامل بستری در بیمارستان و دریافت آنتی بیوتیک داخل وریدی است.
- گاهی اوقات برای بررسی روند بهبودی کودک حتی پس از بازگشت به خانه، بایستی به طور منظم آزمایش خون انجام دهد.
- کامل کردن دوره آنتی بیوتیک تجویزشده پس از ترخیص از بیمارستان – که معمولاً 3 تا 6 هفته طول می کشد – امری ضروری است.
درمان ارتریت سپتیک با تخلیه مایع مفصلی (مایع سینوویال)
در تعداد زیادی از بیماران مبتلا به آرتریت عفونی تخلیه مایع مفصلی ضروری می باشد. هدف از انجام این روش، تخلیه مایع عفونی، کاهش درد و تورم و جلوگیری از آسیب دیدگی بیشتر مفصل است. معمولاً مایع مفصلی به کمک آرتروسکوپی تخلیه می شود اما امکان تخلیه آن در روش جراحی باز نیز وجود دارد.
پزشک در روش آرتروسکوپی چندین برش کوچک را در نزدیکی مفصل آسیب دیده ایجاد کرده و سپس یک لوله کوچک مجهز به دوربین را از طریق این برش ها به سمت مفاصل هدایت می کند. پزشک از تصاویری که توسط دوربین ارسال می شود برای تخلیه ی مایع عفونی از مفصل استفاده می کند. معمولاً یک درن، درون برش ایجاد شده قرار داده خواهد شد و درون مفصل باقی می ماند تا از بروز تورم مجدد جلوگیری کند. پزشک پس از چند روز (24-48 ساعت )اقدام به خارج کردن لوله می کند.
در موارد کمی پزشک از یک سرنگ کوچک برای تخلیه مایع عفونی استفاده می کند، که در این حالت نیازی به انجام عمل جراحی نخواهد بود. به این روش آرتروسنتز گفته می شود. اغلب این روش تا چند روز تکرار می شود تا پزشک اطمینان حاصل کند که مایع عفونی مفصل به طور کامل تخلیه شده است.
بیشتر موارد آرتریت های عفونی برای درمان نیازمند جراحی هایی مثل آرتروسکوپی یا عمل جراحی باز می باشند. در برخی از موارد، برای خارج کردن قسمت های آسیب دیده ی مفصل یا حتی جایگزین کردن مفصل نیاز به جراحی می باشد؛ اما این مرحله تنها بعد از درمان کامل عفونت انجام می شود.
روش های درمانی دیگر که در کنار درمان اصلی برای کاهش درد ناشی از عفونت انجام می شود می تواند شامل موارد زیر باشد:
- استفاده از داروهای ضد التهاب غیر استروئیدی
- استراحت دادن به مفصل مربوطه
- آتل بستن مفصل آسیب دیده
- فیزیوتراپی
علت ابتلا به آرتریت سپتیک
باکتری ها، ویروس ها و قارچ های مختلف می توانند باعث ایجاد عفونت در مفصل شوند. مواردی که ممکن است منجر به این بیماری شوند عبارتند از:
- استافیلوکوکوس: رایج ترین نوع باکتری که معمولاً سبب عفونت های پوستی می شود.
- آنفولانزای هموفیلوس: باکتری هایی هستند که می توانند سبب عفونی شدن حنجره، نای و برونش شوند.
- باسیل های گرم منفی: گروهی از باکتری ها که شامل E.coli می شوند.
- استرپتوکوکوس: گروهی از باکتری ها که می توانند منجر به چندین بیماری شوند.
- گونوکوکوس: باکتری هایی که سبب سوزاک می شوند.
- ویروس ها: ویروس هایی مثل HIV که می تواند سبب ایجاد عفونت های مفصلی در افراد از هر گروه سنی شود.
راه های انتقال ویروس عامل آرتریت سپتیک
باکتری از راه های گوناگونی می تواند وارد بدن شود. مثل:
- شکستگی استخوان، که در آن استخوان از پوست بیرون زده باشد (شکستگی باز)
- عفونت هایی که از قسمت های دیگر بدن مثل پوست یا اندام تناسلی به سایر نواحی بدن سرایت می کنند.
- زخم های عفونی
- ورود اجسام خارجی به داخل پوست
- آسیب دیدگی هایی که سبب پارگی پوست می شوند.
چه افرادی در معرض خطر ابتلا به آرتریت سپتیک قرار دارند؟
عوامل خطرزای آرتریت سپتیک عبارتد از:
- یک عفونت سیستمیک با انتقال خونی
- مصرف داروهای IV (داخل وریدی)
- آرتروز مفصلی
- سابقه ی آرتریت سپتیک
- آرتریت روماتوئید
سایر عوامل خطرزا که می توانند خطر ابتلا به آرتریت سپتیک را افزایش دهند عبارتند از:
- اعتیاد به الکل
- دیابت
- ایدز
- اختلالات ریوی یا کبدی
- پیری
آرتریت سپتیک چگونه تشخیص داده می شود؟
تشخیص زودهنگام آرتریت سپتیک از اهمیت بالایی برخوردار است. علت این امر، پیشگیری از وارد شدن آسیب های دائمی به مفاصل می باشد. فرآیند تشخیص با بررسی سابقه ی بیمار و انجام معاینات جسمانی آغاز می شود. علاوه بر این، پزشک ممکن است آزمایش هایی را نیز تجویز کند. این آزمایشات شامل موارد زیر می شود:
1- کشیدن مایع مفصلی
این کار برای بررسی مایع مفصلی از نظر تعداد گلبول های سفید و وجود باکتری ها انجام می شود.
2- آزمایش خون
به منظور پیدا کردن باکتری.
3- آزمایش های ادرار، مایع نخاعی و خلط
به منظور پیدا کردن باکتری و منبع عفونت
دکتر غلامرضا نادری متخصص ارتوپد، آرتروسکوپی، آرتروپلاستی و فلوشیپ جراحی مچ پا در تهران

