نیمه در رفتگی مچ پا که اصطلاحاً با خالی کردن مچ پا یا بی ثباتی مچ پا نیز شناخته می شود، وضعیتی ناتوان کننده است که با درد های عودکننده، درد مداوم و موارد مکرر خالی شدن مچ پا ارتباط دارد.
این وضعیت، وضعیتی چند عاملی است که با هم تراز بودن پا هنگام سکون، ضعف عضلانی، حس عمقی ضعیف (ادراک وضعیت و موقعیت فیزیکی بخش های مختلف بدن نسبت به بکدیگر) و آسیب رباطی در ارتباط است. اگر این بیماری درمان نشود، این وضعیت سطح عملکردی و کیفیت زندگی فرد را کاهش می دهد و این توانایی را دارد که به التهاب مفاصل و درد مزمن ختم شود.
پیچ خوردگی های مچ پا از جمله ی رایج ترین بیماری های قابل درمان اسکلتی عضلانی است. بروز این بیماری در عموم جامعه سالانه 2.15 در هر 1000 نفر است. درحالیکه، اکثریت قریب به اتفاق بیماران بدون عوارض طولانی مدت بهبود می یابند اما برخی افراد ممکن است مبتلا به بی ثباتی و خالی شدن مزمن مچ پا می گردند.
علت خالی شدن مچ پا هنگام راه رفتن
بی ثباتی یا خالی شدن مچ پا معمولاً در هنگام پیچ خوردن مچ پا رخ می دهد. در صورت پیچ خوردن مچ پا، لیگامنت ها ی مچ پا کشیده شده یا پاره می شوند، و هنگامی که بازسازی می شوند، ضعیف تر و شل می شوند. افرادی که در فعالیت هایی که مچ پا درگیر می شود، نظیر باله و ژیمناستیک یا در فعالیت هایی که فشار زیادی بر روی مچ پا است، مانند فوتبال و بسکتبال، شرکت می کنند، بیشتر در معرض خالی شدن مچ پا هستند. همچنین افرادی که همواره با مشکل پیچ خوردن پا مواجه هستند، بسیار در معرض مشکل بی ثباتی یا خالی شدن مچ پا هستند.

علت خالی کردن مچ پا
خالی کردن مچ پا که معمولا با احساس ناگهانی ضعف یا ناپایداری در مفصل همراه است، معمولاً ناشی از آسیب یا ضعف در ساختارهای حمایتکنندهی مچ پا مانند رباطها، تاندونها و عضلات است. تحقیقات منتشرشده نشان دادهاند که اختلال در حس عمقی (proprioception) پس از آسیب میتواند یکی از دلایل اصلی خالی کردن مچ پا باشد، چرا که مغز نمیتواند موقعیت دقیق پا را بهدرستی تشخیص دهد.
علاوه بر آسیبهای فیزیکی، برخی شرایط نورولوژیک مانند نوروپاتی محیطی، یا ضعف عضلانی ناشی از کمتحرکی، نیز میتوانند در خالی کردن مچ پا نقش داشته باشند. در این موارد، انتقال پیامهای عصبی از مغز به عضلات دچار اختلال میشود و واکنشهای حرکتی ناهماهنگ یا کندتر از حالت طبیعی میگردند. همچنین صافی کف پا یا مشکلات ساختاری استخوانی نیز ممکن است باعث توزیع نامناسب وزن و بیثباتی مفصل شوند.
افتادگی مج پا چیست؟
افتادگی مچ پا حالتی است که در آن فرد توانایی بالا آوردن جلوی پا (قسمت پنجه) را از دست میدهد، بهطوری که نوک پا به زمین کشیده میشود و ممکن است باعث اختلال در راه رفتن یا زمین خوردن شود. برای جبران این وضعیت، فرد معمولاً زانوی خود را هنگام راه رفتن بیش از حد بالا میبرد؛ الگویی که به آن “راه رفتن خروسی” گفته میشود.
این عارضه معمولاً در اثر آسیب به عصب پرونئال، که مسئول کنترل عضلات بالابرنده پاست، ایجاد میشود. از دیگر علل میتوان به سکته مغزی، اماس، دیابت، آسیبهای نخاعی یا فشارهای طولانیمدت بر پا اشاره کرد. درمان افتادگی مچ پا وابسته به علت زمینهای آن است و ممکن است شامل فیزیوتراپی، استفاده از بریس (آتل مخصوص پا)، دارودرمانی یا در برخی موارد جراحی باشد.
آناتومی مچ پا
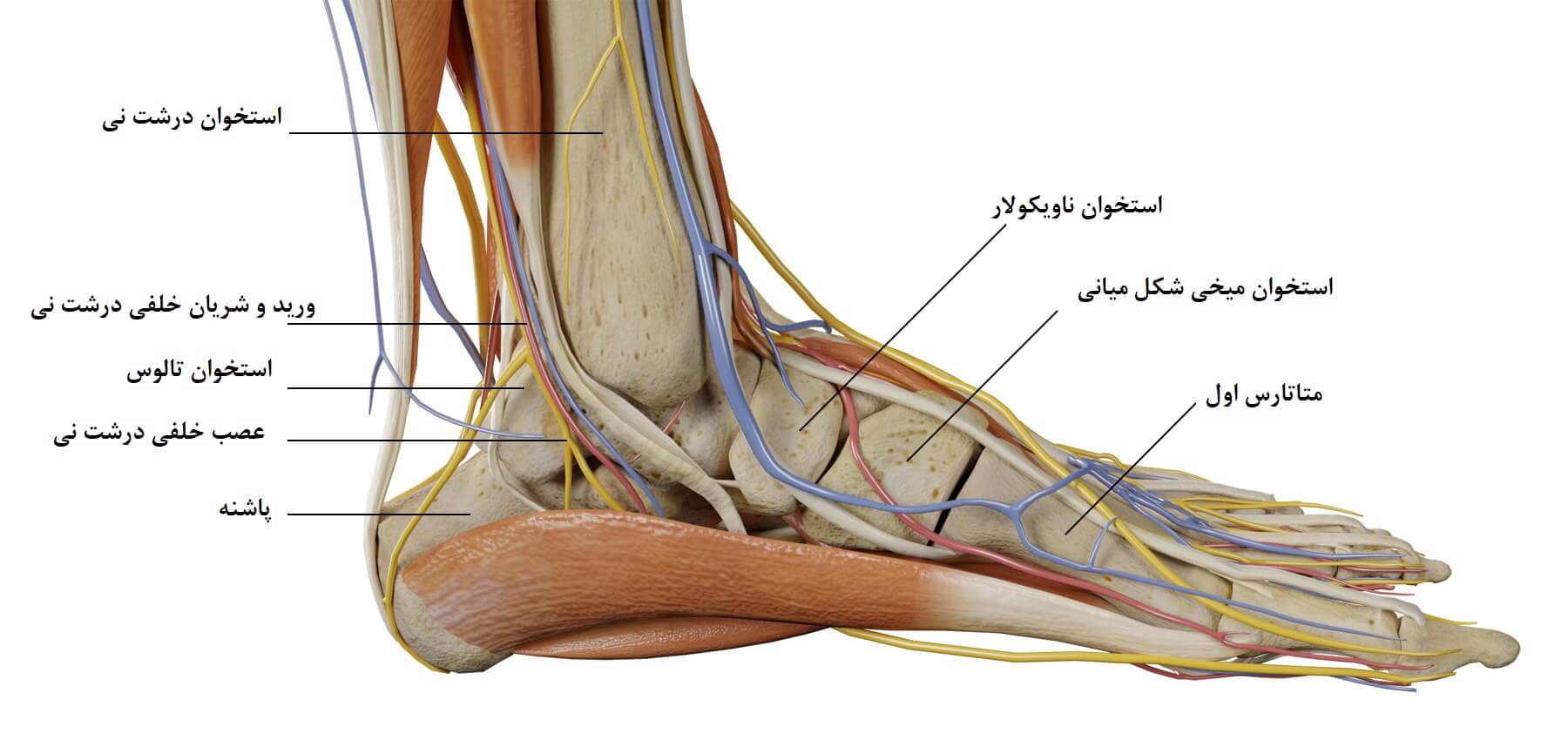
مفصل مچ پا متشکل از مفصل بین استخوان های درشت نی، نازک نی و گنبد استخوان تالوس (استخوانی در پایین مچ پا) است. سطح بالای انطباق مچ پا به آن ثبات و پایداری می بخشد اما تعامل پیچیده بین رباط های احاطه کننده ی مچ پا و همتراز بودن کلی پا و مچ برای پایداری و ثبات مچ پا الزامی هستند. مجموعه ی رباط های جانبی شامل رباط تالوفیبولار قدامی، رباط کالکانوفیبولار و رباط تالوفیبولار خلفی می باشد. در حالیکه پایداری و ثبات میانی مچ پا مرهون وجود رباط دلتوئید نیز هست.
علت نیمه در رفتگی مچ پا
پایداری و ثبات مچ پا مرهون هر دو ساختار استخوانی و رباطی-تاندونی است. ساختار های استخوانی و تاندونی سبب ثبات مچ پا در بی حرکتی و سکون هستند. تاندون ها ثبات و پایداری مچ پا را در حین حرکت ممکن می کنند. تاندون هایی که مربوط به نیمه در رفتگی جانبی مچ پا هستند تاندون های پرونئال نامیده می شوند. انطباق مفصل مچ پا در سطح بالایی از پایداری مچ پا نقش دارد.
هم تراز نبودن مچ پا ناشی از والگوس (تغییر شکل) استخوان پشت پا یا قوس بیش از حد پا، با خالی شدن مچ پا و نیمه دررفتگی مچ پا در ارتباط هستند این هم تراز نبودن در سطحی از رباط ها است که ثبات اولیه در آنجا رقم می خورد. رباط تالوفیبولار قدامی در درجه اول در مقابل سستی حرکت (بدون تغییر جهت) استخوان تالوس در صفحه ی ساجیتال (دیدی که به صورت چپ و راست باشد) مقاومت می کند.
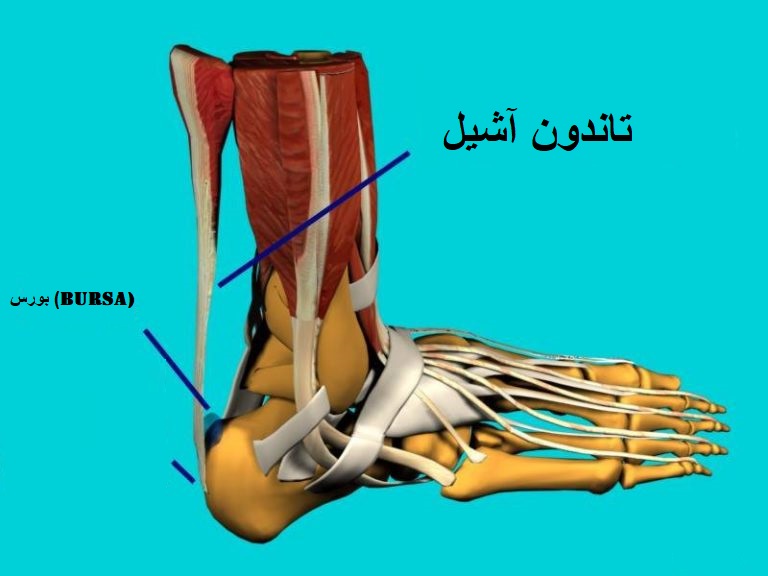
نشان داده شده است که رباط تالوفیبولار قدامی کمترین آستانه تحمل در برابر آسیب را دارد و بدین ترتیب این رباط رایج ترین رباط آسیب دیده است. رباط کالکانوفیبولار در برابر چرخش رو به بالا ی بیش از حد در هر دو مفصل مورتیس (مچ پا) و مفصل سابتالار مقاومت می کند. رباط تالوفیبولار خلفی رباطی قدرتمند با سطحی گسترده است که استحکام کششی بالایی به مچ پا می دهد. آسیب دیدن رباط تالوفیبولار خلفی کمترین احتمال رخ دادن را دارد.
عوارض بی ثباتی مچ پا
خالی شدن مچ پا در اثر همان مکانسیمی به وجود می آید که سبب پیج خوردگی های ساده ی مچ پا می شود. مجموعه ی رباط های جانبی (مخصوصا رباط تالوفیبولار قدامی و رباط کالکانوفیبولار) نسبت به صدماتی که در اثر چرخش مچ پا به وجود می آیند آسیب پذیر است. بسیاری از بیماران مبتلا به خالی شدن مچ پا درمان می شوند و عوارض بلند مدت محدودی دارند هرچند که برخی بیماران علائم مزمن مرتبط با تغییرات مکانیکی و عملکردی ایجاد شده توسط یک آسیب حاد را نشان می دهند.
عوامل مکانیکی مرتبط با خالی کردن مچ پا شامل ضعیف شدن و به تبع سستی رباط ها، تغییرات مفصلی و تغییرات مخرب می شوند. عوامل عملکردی مرتبط با خالی کردن مچ پا شامل تغییر در حس عمقی و ادراک موقعیت اعضای بدن، کنترل عصبی- عضلانی، کنترل وضعیتی و در نهایت کمبود قدرت حاصل شده از پیچ خوردگی مچ پا می شود. نتیجه ی نهایی این روند سوق داده شدن به سمت پیچ خوردن های مکرر مچ پا، درد مچ پا به صورت مداوم، و ضعف عضلانی است.
مشکلات بالینی خالی شدن مچ پا
بیماران مبتلا به التهاب مفاصل، دچار درد و تورم هستند. به طور کلی، شخص باید از سابقه ی آسیب دیدگی خود مطلع باشد مخصوصا اگر عوارض بافت نرم پس از جراحی به هر دوی آسیب قبلی یا جراحی مرتبط باشد. باید از بیماران در مورد سابقه ی شکستگی باز یا عفونت پس از جراحی سوال شود. همچنین مهم است که به پیچ خوردگی های متعدد یا شکستگی و یا وجود احساس خالی شدن در مفصل مچ پا توجه شود. بیماران مبتلا به خالی شدن اتی مچ پا دچار درد مداوم، پیچش های مکرر، و احساس خالی شدن مچ پا هستند. باید از بیماران در مورد سابقه ی پیچش مچ پا، درمان پیشین مچ پایشان، و هرگونه جراحی سوال شود.
میزان حساسیت و ویژگی (اصطلاحات اپیدمیولوژیک) یک معاینه ی فیزیکی کامل برای تشخیص بی ثباتی مزمن به ترتیب 96 و 84 درصد است. هم تراز بودن کلی مچ پا باید به روش تحمل وزن مشخص شود. همچنین باید یک معاینه عصبی- عروقی انجام شود تا اگر عواملی زمینه ساز برای بی ثباتی مچ پا وجود دارند شناسائی شوند. حساسیت قسمت جانبی مچ پا، محدوده ی حرکتی مچ پا و آزمون های محرک که شامل آزمون کشویی زانو (از جلو) و آزمون چرخش تالار (چرخاندن طرفین کف پا به سمت بالا) هستند به تشخیص کمک می کنند.
معاینه ی فیزیکی باید شامل بررسی اختصاصی هم تراز یودن استخوان پشت پا، تونایی بالا آوردن کامل مچ پا و علائم معمول تحرک بیش از حد مچ پا (مانند آزمون Beighton) باشد. آزمودن حس ادراک موقعیت و وضعیت نسبی اعضای بدن همراه با آزمون رومبرگ برای تشخیص و درمان های هدایت کننده مفید است.
عکس رادیولوژی نیمه در رفتگی مچ پا
فیلم های ساده از مچ پا اولین مرحله ی تصویر برداری است. رادیوگرافی های تحمل وزن (نوعی رادیوگرافی) برای بررسی هم تراز بودن عمومی مچ پا و پا الزامی هستند. معیار طلایی تشخیص پایداری مکانیکی مچ پا مقایسه ی سمت تحت تاثیر قرار گرفته با سمت تحت تاثیر قرار نگرفته توسط رادیوگرافی فشار است. تفاوت بیشتر از 3 میلی متر در تست کشویی زانو و بیش از 3 درجه در آزمون چرخش تالار قابل توجه است. در حالیکه فیلم های ساده محدود به بررسی بافت نرم هستند، آسیب های استخوانی که شامل شکستگی ها و التهابات مفاصل است نیز می توانند دیده شوند.
با اینکه روش تصویر برداری فراصوت بسیار به خود بیمار بستگی دارد و مطالعات اظهار دارند که یک معاینه ی فیزیکی کامل در ویژگی و حساسیت سطح بالایی دارد اما تصویر برداری فراصوت می تواند جهت تشخیص پارگی ها در رباط های تالوفیبولار قدامی و کالکانوفیبولار مورد استفاده قرار گیرد.
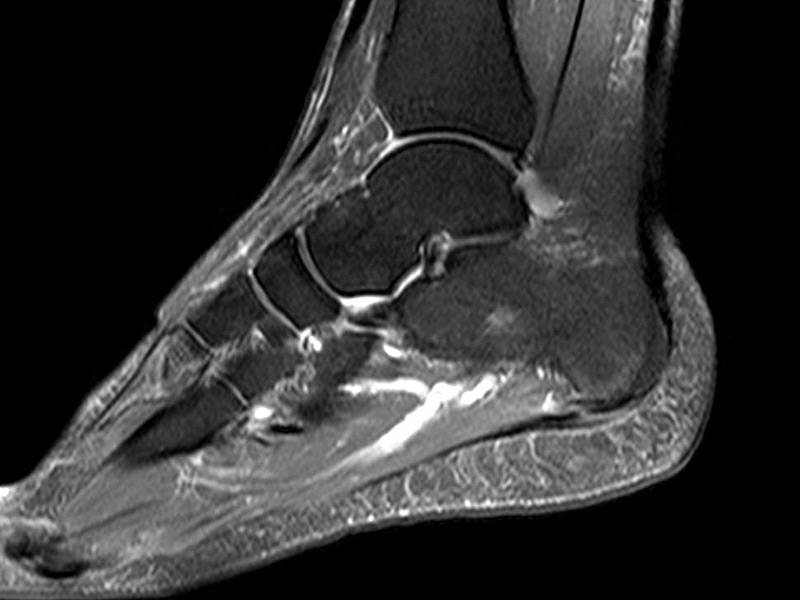
تصویر برداری MRI روش تصویربرداری ضمیمه ای است که در بررسی ساختار های بافت نرم همانند آسیب های غضروفی مفید است. بدون تصویربرداری متحرک، MRI در تشخیص دادن بی ثباتی ها محدود است اما تغییرات شکلی و ساختاری رباط ها را به خوبی می تواند نشان دهد. MRI در برنامه ریزی قبل از عمل، برای بیمارانی که در استفاده از روش های کم تهاجمی یا غیر تهاجمی موفق نبوده اند مفید است.
بیشتر بخوانید: آیا غضروف مچ پا قابل ترمیم است؟
درمان شل شدن پاها
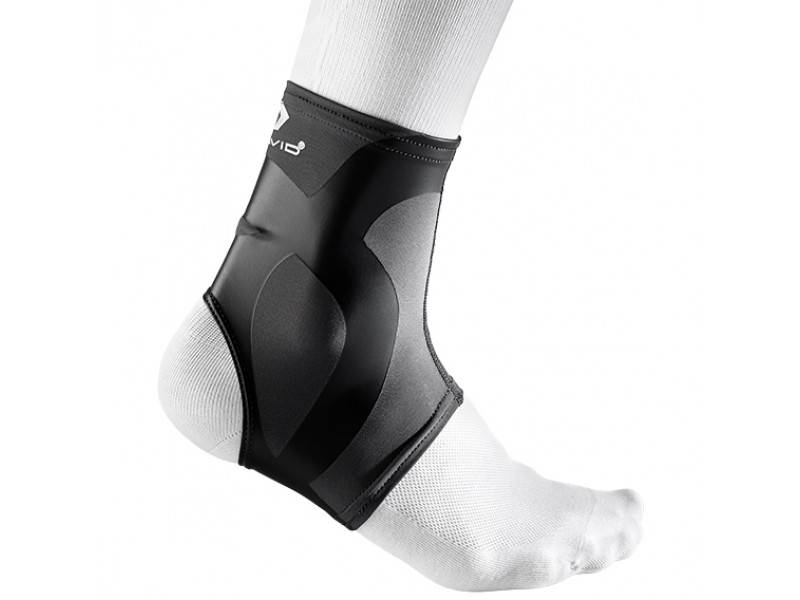
پس از اینکه بی ثباتی مچ پا تشخیص داده شد اولین مرحله ی درمان، درمان های غیر جراحی است. از ورزش های قدرتی و آموزش های مرتبط با حس عمقی و ادراک وضعیت اعضای مختلف بدن که بر نگه داشتن مچ پا در محدوده ی حرکتی کامل و عادی خود تمرکز دارند استفاده می شود. تعداد زیاد و مختلفی از مچ بندها جهت ثابت نگه نداشتن مچ پا وجود دارند هرچندکه هیچکدامشان نمی توانند علت زمینه ای بی ثباتی مچ پا را رفع کنند. یک نقش مچ بندها می تواند در کمک در زمینه ی توانبخشی، هنگامی که فشار روی مچ پا زیاد می شود باشد.
دررفتگی مچ پا چیست؟
دررفتگی مفصل زمانی اتفاق می افتد که استخوان ها از محل طبیعی خود خارج می شوند و درنتیجه ایجاد دررفتگی می کنند. وقتی این اتفاق در مفصل مچ پا رخ می دهد، به آن دررفتگی مچ پا می گویند که یک آسیب شدید است.
3 استخوان که مفصل مچ پا را تشکیل می دهد:
- استخوان درشت نی
- استخوان فیبولا
- استخوان تالوس
به طور معمول، مجموعه ای از رباط های بسیار قوی، تمام این استخوان ها را محکم در جای خود نگه می دارد. آسیب شدید می تواند این رباط ها را جا به جا یا پاره کند و باعث ایجاد فضای غیرطبیعی بین استخوان ها می شود. رباط ها بسیار محکم هستند و به راحتی از بین نمی روند و پاره نمی شوند. دررفتگی مچ پا اغلب همراه با شکستگی در 1 یا چند استخوان مچ پا رخ می دهد. در بعضی موارد، دررفتگی مچ پا می تواند بدون شکستگی در استخوان های مچ پا اتفاق بیفتد. در این موارد، دررفتگی مچ پا همراه با پیچ خوردگی شدید مچ پا رخ می دهد. پیچ خوردگی شدید هنگامی است که رباط ها پاره شوند.
چه عواملی باعث دررفتگی مچ پا می شوند؟
دررفتگی مچ پا ناشی از آسیب شدید مچ پا است. با این کار 1 یا بیشتر رباط های مچ پا پاره می شود. بدون این رباط ها برای نگه داشتن استخوان ها، استخوان های مچ پا جدا می شوند. این امر ممکن است هنگام ورزش نیز اتفاق بیفتد، خصوصاً مواردی که شامل با پرش همراه است، بیشتر اتفاق می افتد.
چه کسانی در معرض دررفتگی مچ پا قرار دارند؟
موارد زیر خطر ابتلا به دررفتگی مچ پا را افزایش می دهد:
- اگر شما فعالیتهای ورزشی سنگینی انجام می دهید
- اگر شما در گذشته دچار پیچ خوردگی مچ پا، شکستگی یا دررفتگی شده اید
- اگر مچ پای شما از بدو تولد غیرطبیعی بوده است
- اگر سیگار می کشید یا اضافه وزن دارید
دررفتگی مچ پا چگونه تشخیص داده می شود؟
پزشک ارتوپد در مورد علائم و سابقه سلامتی با شما صحبت خواهد کرد و ممکن است قسمت هایی از پایین ساق پا و مچ پا را تحت فشار قرار دهد. این برای بررسی درد و تورم است. پزشک متخصص، رگ های خونی را به منظور جریان خون در پا و مچ پا بررسی می کند. برای تشخیص استخوان های شکسته به اشعه ایکس از پا، مچ پا و پا و گاهی ممکن است به سی تی اسکن یا MRI نیاز داشته باشید. این موارد باعث می شود تا پزشک جزئیات بیشتری را در مورد آسیب دیدگی شما بررسی کند.
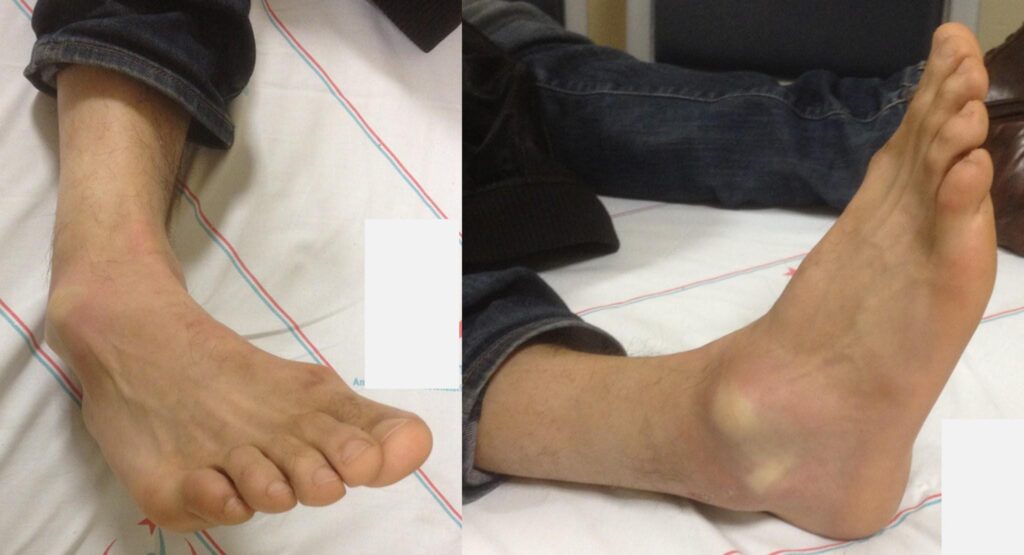
درمان دررفتگی مچ پا
هنگامی که تورم و درد به اندازه کافی کاهش یافت، پزشک از شما می خواهد یک سری تمرینات را برای بازگرداندن دامنه حرکت، قدرت، انعطاف پذیری و ثبات مچ پا شروع کنید. پزشک یا یک فیزیوتراپیست روش مناسب و پیشرفت تمرینات را برای شما توضیح می دهد.
آموزش تعادل و ثبات به ویژه برای تمرین مجدد عضلات مچ پا برای همکاری در حمایت از مفصل و جلوگیری از پیچ خوردگی های مکرر بسیار مهم است. این تمرینات ممکن است درجات مختلف چالش تعادل مانند ایستادن روی یک پا باشد.
اگر هنگام ورزش دچار پیچ خوردگی مچ پا شده اید، در مورد زمان شروع فعالیت خود با پزشک صحبت کنید. پزشک یا فیزیوتراپیست شما ممکن است بخواهند فعالیت های خاص و آزمایش های حرکتی را انجام دهید تا عملکرد مچ پا را برای ورزشهایی که انجام می دهید، تعیین کند.
جراحی نیمه در رفتگی مچ پا
اگر پس از یک دوره توانبخشی برابر برای هر دو پا، بی ثباتی مچ پا هنوز وجود داشت مداخله ی جراحی ممکن است مفید واقع شود. درمان های جراحی متعددی وجود دارند اما می توانند به طور عمده به دو دسته ی ترمیم از لحاظ آناتومی یا تثبیت تاندونی طبقه بندی شوند. هدف ترمیم آناتومی، بازگرداندن آناتومی و بیومکانیک عادی مچ پا در ضمن حفظ کردن محدوده ی حرکات مچ پا است.
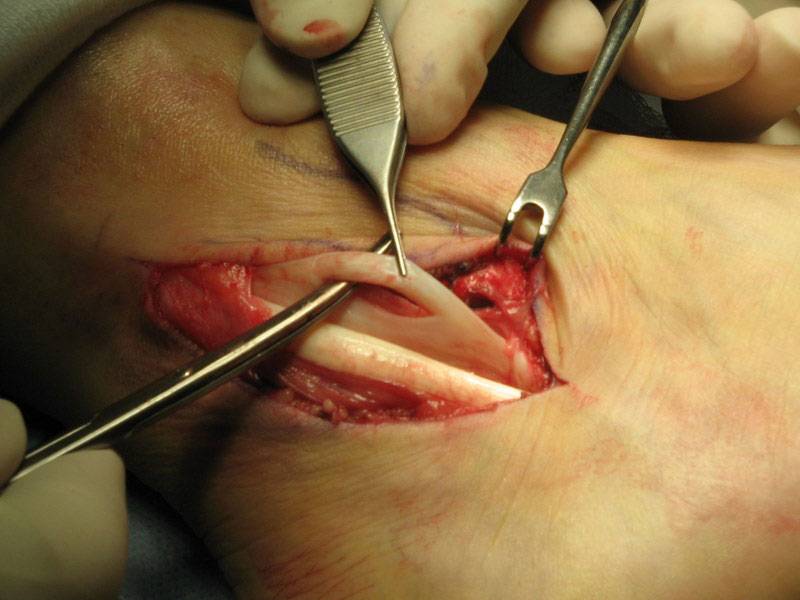
ترمیم تغییر یافته بروستورم، متداول ترین ترمیم استفاده شده است. رباط تالوفیبولار قدامی و رباط کالکانوفیبولار جهت ترمیم نقص در عمل جراحی روی هم قرار می گیرند و توسط بخشی متحرک از قسمتی از مچ پا (inferior extensor retinaculum) محکم می شوند. پایداری تاندون ها، سستی پا و حرکات آسیب رسان را محدود می کنند اما اثری بر عوامل زمینه ای آسیب رسان به رباط ها که سبب ناپایداری آنها می شوند ندارد.
ثبات و پایداری مچ پا به قیمت جایگزین شدن بیومکانیک عادی مچ پا و استخوان پشت پا بدست می آید. پروسیجر Christman-Snook شامل وصل کردن یک قسمت از تاندون نازک نئی کوتاه به استخوان تالوس و کالکانئوس می شود تا با اینکار به رباط تالوفیبولار قدامی و رباط کالکانوفیبولار کمک کنند.
با تقسیم کردن تاندون نازک نئی کوتاه این حس می شود که قسمتی از عملکرد آن تاندون نیز حفظ شده و کامل از بین نرفته است. پروسیجر ایوانس شامل تاندون نازک نئی کوتاه تا تاندون نزدیک longus می شود که در این عمل با تقویت کردن مسیر تاندون نازک نئی دور از طریق ایجاد سوراخی در قسمت دور استخوان نازک نی همراه می شود. به تازگی تکنیک های بازسازی از طریق پیوند زدن تاندون (چه از خود شخص پیوند گرفته شود یا از شخصی دیگر) تلاش می کنند تا پایداری و ثبات ایجاد شده توسط رباط تالوفیبولار قدامی و رباط کالکانوفیبولار را احیا کرده و بازگردانند. در ضمن این که حرکات مچ پا آسیب نبینند و حفظ شوند و تاندون هایی که سبب پایداری در حرکت می شوند از بین نروند.
نقش آرتروسکوپی در درمان بی ثباتی مچ پا در حال گسترش بوده است. آرتروسکوپی در درمان وضعیت های مختلف مرتبط با بی ثباتی مچ پا از جمله ضایعات استخوانی- مفصلی استخوان تالوس، خرد شدن، اجسام آزاد، چسبندگی، نرمی، و خار استخوانی در نظر گرفته می شود. همچنین امید است که بتوان هر دو رباط تالوفیبولار قدامی و رباط کالکانوفیبولار را از طریق آرتروسکوپی ترمیم کرد.
پیچ خوردگی های مچ پا از جمله ی متداول ترین آسیب های عضلانی اسکلتی است. درحالیکه اکثریت قریب به اتفاق افراد بدون هیچ عوارضی بهبود می یابند، بخشی از جمعیت بیماران مبتلا به درد، پیچ خوردن های مکرر و احساس خالی شدن مچ پا و تمام نشانه های بی ثباتی مزمن مچ پا می شوند.
درحالیکه بی ثباتی مچ پا می تواند وضعیتی ناتوان کننده باشد دانش آسیب شناسی، بیومکانیک های جاگزین و دانش الگوریتم های درمانی این امکان را می دهد تا سطوح بالای رضایت بیماران هنگامی که به خوبی درمان می شوند بدست آید.
ورزش های مناسب برای بی ثباتی و نیمه در رفتگی مچ پا
آموزش تعادل
مشکلات موجود در بیماران مبتلا به ناپداری مزمن مچ پا (CAI)، کاهش کنترل وضعیتی و آگاهی از وضعیت مفصل و افزایش بی ثباتی است. تصور می شود که تغییرات عملکرد سیستم حسی-حرکتی منشا این مشکلات باشد. آموزش تعادل بخش مهمی از پروتکل های توانبخشی فعلی نیمه در رفتگی مچ پا است. اثرات آموزش تعادل بر روی کمبودهای حسی-حرکتی معمول برای CAI، از جمله کنترل وضعیتی، تعادل پویا، حس موقعیت مفصل و رفلکس های ستون فقرات ، تایید شده است. آزمون تعادل گردش ستاره ای به عنوان یک تمرین توانبخشی عالی برای تعادل در CAI پیشنهاد شده است.
بارگذاری پیشرفتی
ثابت شده است که تقویت عضلات ایزوکینتیک تأثیر مثبتی بر توانایی عملکردی ، قدرت عضلانی و قدرت تصحیح مچ پا دارد.
دکتر غلامرضا نادری متخصص ارتوپدی، آرتروسکوپی، آرتروپلاستی و فلوشیپ جراحی مچ پا در تهران

