زخمهای دیابتی یکی از چالشهای جدی برای افراد مبتلا به دیابت است که میتواند منجر به عواقب جدی از جمله قطع عضو شود. این زخمها، که اغلب در کف پا ایجاد میشوند، نتیجهی ترکیبی از گردش خون ضعیف، آسیب عصبی و فشار مداوم به پاها هستند. درک علائم و نشانههای اولیه زخم ساق پای دیابتی میتواند به تشخیص به موقع و جلوگیری از پیشرفت زخمها کمک کند.
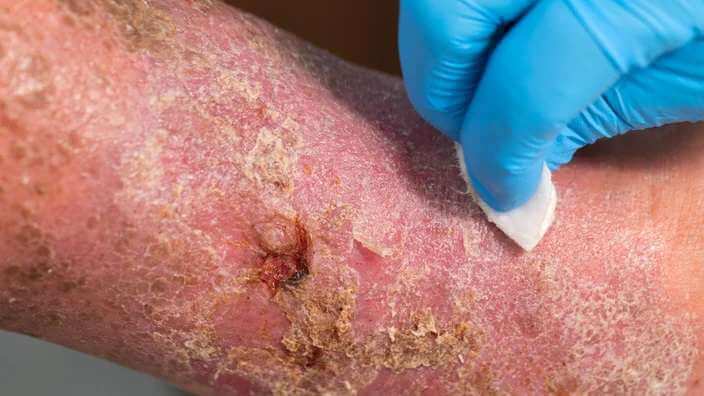
علائم و شناسایی زخمهای ساق پای دیابتی
تشخیص زودهنگام زخم ساق پای دیابتی بسیار مهم است. علائم اولیه شامل قرمزی، تورم، و حساسیت به لمس در ناحیه ساق پا است. در زیر به برخی از علائم و روشهای شناسایی زخمهای دیابتی اشاره شده است:
- تغییر رنگ پوست: پوست اطراف زخم ممکن است تغییر رنگ دهد، به خصوص به رنگهای قرمز، آبی، سیاه یا زرد.
- تورم و التهاب: تورم و التهاب در اطراف زخم میتواند نشاندهنده عفونت یا مشکلات دیگر باشد.
- ترشح و بوی ناخوشایند: زخمهای عفونی ممکن است ترشحات چرکی یا بوی ناخوشایندی داشته باشند.
- درد یا بیحسی: در مراحل اولیه ممکن است درد حس شود، اما به مرور زمان و با پیشرفت نوروپاتی دیابتی، فرد ممکن است بیحسی یا کاهش حس را تجربه کند.
- تغییرات دما: ناحیه زخم ممکن است گرمتر یا سردتر از پوست اطراف خود باشد.
- سخت شدن و ضخیم شدن پوست: پوست اطراف زخم ممکن است ضخیمتر و سفتتر شود، که میتواند نشانهای از زخم مزمن باشد.
- کندی در بهبود: زخمهایی که به سرعت بهبود نمییابند یا حتی بعد از هفتهها بهتر نمیشوند، نیاز به بررسی پزشکی دارند.
برای شناسایی این زخمها لازم است که، افراد دیابتی باید به طور منظم پاهای خود را بررسی کنند. این بررسیها باید شامل نگاه دقیق به کف پا، بین انگشتان، و پشت پاها باشد. برای دیدن قسمتهایی از پا که به سختی قابل دیدن هستند، میتوان از آینه استفاده کرد. همچنین توجه به هرگونه تغییرات رنگ، بافت یا ضخامت پوست میتواند به شناسایی زخمهای اولیه کمک کند.
ارزیابی حساسیت به درد و دما در پاها میتواند به شناسایی مشکلات عصبی و خطر زخم کمک کند. درنهایت، مراجعه منظم به پزشک یا متخصص زخم ساق پای دیابتی برای بررسی پاها و ارزیابی هر گونه تغییرات یا مشکلات جدید بسیار مهم است.
عوارض پای شارکو در اثر ابتلا به دیابت از زبان دکتر نادری جراح ارتوپد
زخم ساق پای دیابتی و علتهای آن
زخم ساق پای دیابتی به دلیل عواملی همچون اختلالات عروقی، آسیب به اعصاب (نوروپاتی)، کاهش احساس درد و بیحسی پاها، و نقص در سیستم ایمنی بدن به وجود میآیند. اختلالات عروقی موجب کاهش جریان خون به اندامها میشوند که بهبود زخمها را کند میکند و خطر عفونت را افزایش میدهد.
نوروپاتی دیابتی نیز باعث کاهش یا از دست دادن حس در پاها میشود، بنابراین ممکن است فرد متوجه زخم یا آسیب نشود تا زمانی که به مرحله پیشرفتهای برسد. بعضی از علتها و عوامل مؤثر بر ایجاد زخم ساق پای دیابتی عبارتند از:
1_ نوروپاتی (آسیب عصبی)
نوروپاتی دیابتی باعث کاهش یا از دست دادن حس در پاها میشود. این وضعیت میتواند باعث شود که زخمها و جراحات کوچک که به طور معمول بیضرر هستند، بدون توجه باقی بمانند و به مرور زمان بزرگتر و عفونی شوند.
2_ بیماریهای عروقی محیطی
دیابت میتواند منجر به تصلب شرایین و بیماریهای عروقی محیطی شود. این شرایط باعث کاهش جریان خون به پاها میشوند و روند بهبود زخمها را کند میکنند.
3_ عفونتها
زخمهای دیابتی به دلیل کاهش جریان خون و ضعف سیستم ایمنی بدن دیابتیها، به راحتی دچار عفونت میشوند. عفونتهای باکتریایی، قارچی و حتی ویروسی میتوانند زخمها را تشدید کنند و باعث ایجاد مشکلات بیشتری شوند.
4_ فشار و ترومای مکانیکی
فشارهای مکانیکی مداوم، مانند پوشیدن کفشهای نامناسب یا فشار از طریق راه رفتن طولانی مدت، میتواند به ایجاد زخمها کمک کند.
5_ مراقبت ناکافی از پاها
عدم رعایت بهداشت مناسب پاها و عدم مراقبت از زخمهای کوچک میتواند منجر به ایجاد زخمهای بزرگتر و عفونی شود. پاکسازی منظم پاها، استفاده از مرطوبکنندهها و پوشیدن جورابهای مناسب میتواند به کاهش خطر زخمهای دیابتی کمک کند.
با تشخیص و درمان به موقع، بسیاری از مشکلات مربوط به زخمهای دیابتی قابل پیشگیری یا بهبود هستند. در صورت بروز هر گونه زخم یا آسیب به پاها، مشورت با پزشک یا متخصص زخمهای دیابتی توصیه میشود.
عکس زخم ساق پا
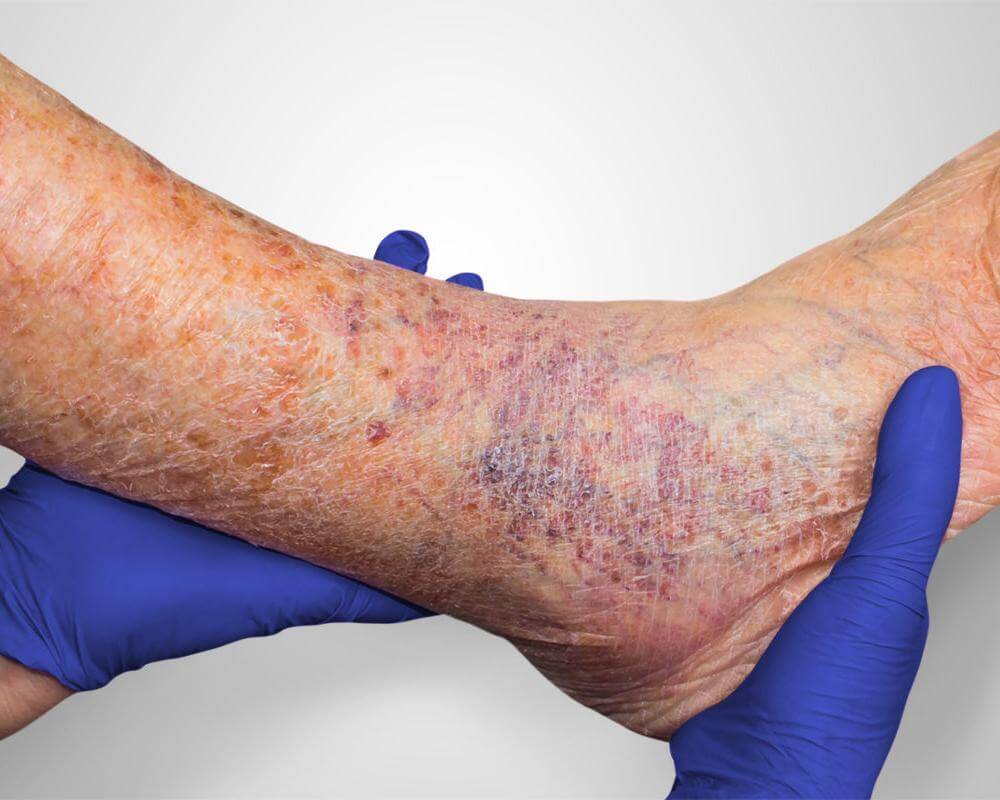
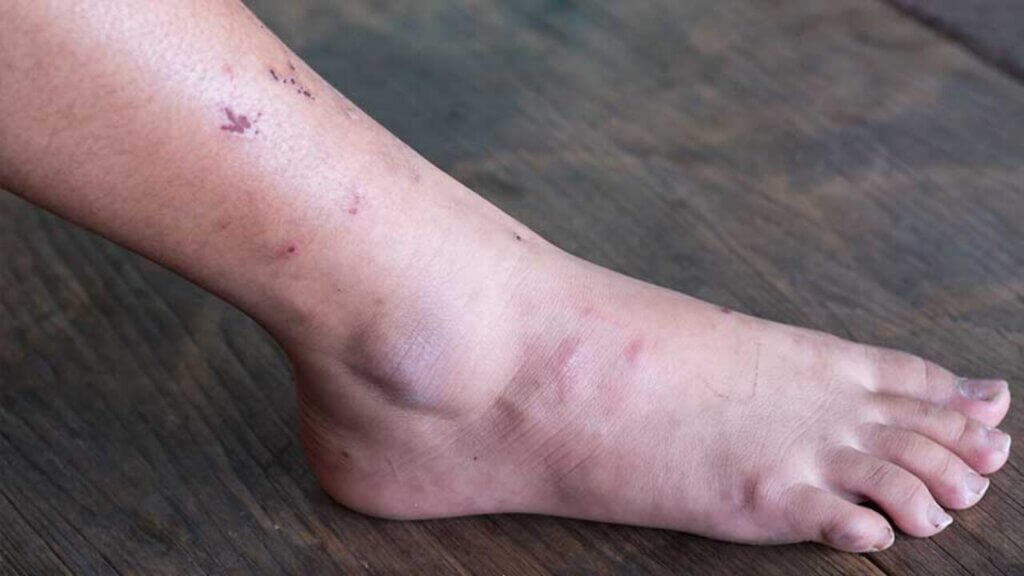
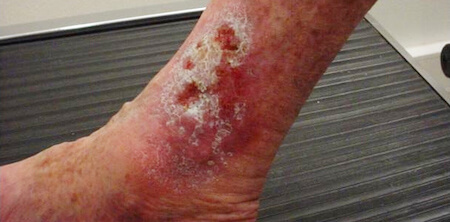
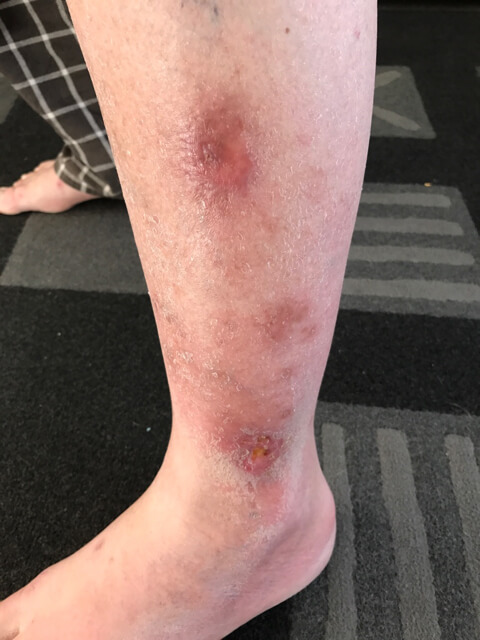
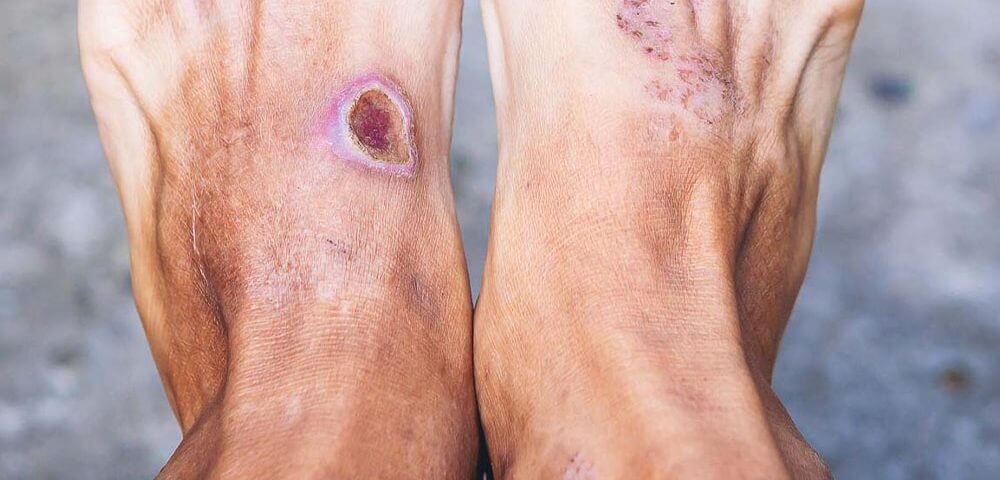
درمان زخم ساق پای دیابتی
درمان قطعی زخم پای دیابتی به علت پیچیدگی و خطرات بالای آن، نیاز به یک رویکرد جامع و چندجانبه دارد. این درمان شامل مراحل مختلفی از پاکسازی زخم تا استفاده از داروها و تکنیکهای جراحی است. در زیر به مراحل و روشهای مختلف درمان زخم ساق پای دیابتی پرداخته شده است:
- ارزیابی زخم: این بخش شامل ارزیابی دقیق زخم برای تعیین عمق، اندازه و میزان عفونت میشود که با استفاده از ابزارهای تشخیصی مانند داپلر برای بررسی جریان خون در ناحیه زخم صورت میگیرد.
- پاکسازی و دبریدمان: شامل برداشتن بافتهای مرده و نکروتیک از سطح زخم برای جلوگیری از عفونت و تسریع روند بهبود آن به وسیله شستشوی زخم با محلولهای نمکی یا ضدعفونی کنندهها برای پاکسازی و کاهش بار باکتریایی.
- کنترل عفونت: در صورت وجود عفونت، استفاده از آنتیبیوتیکهای موضعی یا سیستمیک بر اساس نتایج کشت باکتری و حساسیت به دارو و استفاده از پانسمانهای ضدعفونی و عوض کردن منظم آنها برای کنترل عفونت پیشنهاد میشود.
- استفاده از پانسمانهای تخصصی: استفاده از پانسمانهایی که رطوبت را حفظ و به بهبود زخم کمک میکنند، مانند پانسمانهای خاوی نقرا یا ید نیز برای درمان این زخمها مفید است.
- روشهای پیشرفته درمان زخم: این روشها شامل درمان با فشار منفی (NPWT) یعنی استفاده از دستگاههای خلاء برای تسریع روند بهبود و جذب مایعات اضافی و درمان با اکسیژن پرفشاربه معنای (HBOT) استفاده از اکسیژن پرفشار برای افزایش میزان اکسیژن در بافتها و تسریع بهبود زخم، میشود.
- پیوند پوست و بافت: در موارد شدید، استفاده از پیوند پوست یا بافتهای دیگر برای پوشش زخم و تسریع بهبود.
درمان زخمهای دیابتی نیازمند همکاری نزدیک بیمار با تیم پزشکی و رعایت دقیق توصیههای درمانی است. کنترل قد خون، بهبود روند جریان خون و تغییر سبک زندگی نیز بخشی از این روند درمانی هستند. با انجام این مراحل و توجه به مراقبتهای روزانه، میتوان از عوارض جدی زخمهای دیابتی پیشگیری کرد و روند بهبود را تسریع بخشید.
مراقبت پوست پای دیابتی
مراقبت روزانه از پوست پای دیابتی یکی از اصلیترین راههای پیشگیری از زخم ساق پای دیابتی است. این مراقبتها شامل شستشوی روزانه پاها با آب ولرم و صابون ملایم، خشک کردن کامل پاها به ویژه بین انگشتان، استفاده از مرطوبکنندههای مناسب برای جلوگیری از خشکی پوست، و بررسی روزانه پاها برای کشف هرگونه زخم یا آسیب است. همچنین، استفاده از کفشهای مناسب و جورابهای بدون درز میتواند از بروز زخمهای جدید جلوگیری کند.
پیشگیری از زخم ساق پای دیابتی
برای پیشگیری از زخمهای ساق پای دیابتی، رعایت موارد زیر توصیه میشود:
- کنترل منظم قند خون: حفظ سطح قند خون در محدوده نرمال از اهمیت بالایی برخوردار است.
- معاینات منظم پزشکی: مراجعه به پزشک برای بررسی وضعیت پاها و شناسایی مشکلات بالقوه به صورت منظم انجام شود.
- پوشیدن کفشهای مناسب: استفاده از کفشهایی که به خوبی اندازه پا باشند و از فشارهای غیرضروری جلوگیری کنند.
- خودمراقبتی: آموزش خودمراقبتی به بیماران دیابتی برای تشخیص زودهنگام مشکلات و مراجعه به موقع به پزشک.
پیشگیری و درمان به موقع زخم ساق پای دیابتی میتواند از بروز مشکلات جدیتر مانند عفونتهای شدید و حتی قطع عضو جلوگیری کند. بنابراین، توجه به مراقبتهای پای دیابتی و رعایت نکات پیشگیرانه امری ضروری است.
دکتر غلامرضا نادری جراح و متخصص ارتوپد در تهران

